NEXUS Magazin: https://www.nexus-magazin.de/artikel/lesen/sars-viren-und-tbc-experten-auf-irrwegen
SARS-Viren und TBC: Experten auf Irrwegen?
 Ist das neuartige Coronavirus SARS-CoV-2 tatsächlich der Erreger von Covid-19? Oder sind die meisten Experten auf der falschen Fährte? Der historische Kontext und die weite Verbreitung der Tuberkulose während der Seuchen vergangener Tage lassen einen anderen Schluss zu.
Ist das neuartige Coronavirus SARS-CoV-2 tatsächlich der Erreger von Covid-19? Oder sind die meisten Experten auf der falschen Fährte? Der historische Kontext und die weite Verbreitung der Tuberkulose während der Seuchen vergangener Tage lassen einen anderen Schluss zu.
Hintergrund
Die Geschichte neigt zu Wiederholungen, das gilt auch für Epidemien und Pandemien. Wir müssen uns nur die Gemeinsamkeiten zwischen dem „neuartigen“ Coronavirus unserer Tage (SARS-CoV-2) und den SARS- bzw. MERS-Ausbrüchen der jüngeren Vergangenheit sowie der lange zurückliegenden Spanischen Grippe (1918) vor Augen führen.
Die gegenwärtige Covid-19-Pandemie entstand keineswegs aus dem Nichts. Im Dezember 2018 erklärten Liu et al., dass die Tuberkulose in ganz China wüte, und diese Epidemie hält noch immer an. China verzeichnet weltweit die drittmeisten Tuberkulosefälle – eine Krankheit, die häufig mit grippeähnlichen Symptomen einsetzt und deren bakterielle Erreger mit RNS-Bakterienviren, den Mykobakteriophagen, infiziert sind. Heimlich, still und leise hat die Weltgesundheitsorganisation (WHO) 2016 eingeräumt, dass der Tuberkelbazillus, den sein Entdecker Robert Koch notgedrungen als „Tuberkelvirus“ bezeichnet hatte, trotz aller Fortschritte abermals der tödlichste Erreger der Welt war.1
Das neuartige Coronavirus breitet sich nicht nur von Mensch zu Mensch aus; es handelt sich bei Covid-19 auch um eine Zoonose, um eine Infektionskrankheit also, die von Tieren auf Menschen übertragen werden kann. Es ist kein Kinderspiel, eine Viruserkrankung als solche zu diagnostizieren. Viele bakterielle Infektionen, beispielsweise Borreliose, atypische Lungenentzündung (häufig von Mycoplasma pneumoniae verursacht) sowie die Legionärskrankheit hatte man als Viruserkrankungen eingestuft, bevor der zugehörige bakterielle Erreger entdeckt wurde. Selbst der Erreger von SARS – häufig in einer Reihe mit Covid-19 genannt – wurde nicht nur als Vogelgrippevirus (Influenza A) und Humanes Metapneumovirus (HMPV) fehlinterpretiert, sondern auch für einen chlamydienähnlichen, bakterienartigen Organismus gehalten, den man während des sogenannten Guangdong-SARS-Ausbruchs aus Patienten isoliert hatte. Dort trat der Tod mitunter innerhalb weniger Stunden ein. Doch diese potenziellen SARS-Erreger konnten von den meisten Laboren außerhalb Chinas nicht bestätigt werden. Am 16. April 2003 wurde schließlich ein „neuartiges“ Coronavirus, das niemals zuvor in Mensch oder Tier nachgewiesen worden war, von der WHO zum Auslöser von SARS erklärt. Bis zu diesem Zeitpunkt waren humanpathogene Stämme der Coronaviren mit vergleichsweise milden Krankheitsverläufen in Verbindung gebracht worden, und es waren keine Fälle bekannt, in denen sie zu einem plötzlichen Tod geführt hatten. Nach wie vor war es schwierig, den SARS-Erreger nachzuweisen – dies gilt auch für das „neuartige“ Coronavirus. Viele Fälle wurden von Ärzten einfach aufgrund der Symptomatik diagnostiziert – ein sinnloses Unterfangen, wenn eine „grippeähnliche“ Krankheit festgestellt werden soll. Falls die Patienten tatsächlich auf das Virus getestet wurden, zog man überwiegend recht ungenaue Antikörper- oder Antigen-Tests heran. Demnach sind die wenigsten Patienten mithilfe der Polymerase-Kettenreaktion (PCR), die mit eigenen Problemen behaftet ist, getestet worden.
Das SARS-assoziierte Coronavirus (SARS-CoV) konnte nur in rund der Hälfte der SARS-Fälle nachgewiesen werden. Darüber hinaus erwiesen sich antivirale Medikamente wie Ribavirin und Oseltamivir (Tamiflu) nicht nur in mit SARS-CoV infizierten Zellkulturen als wirkungslos, sondern wurden auch in den Ambulanzen und Krankenhäusern nur mit mäßigem Erfolg verabreicht. Die Existenz von Passenger-Viren ist ausreichend belegt. Beispielsweise wurde das HTL-Virus für den Erreger von Aids gehalten. Und so türmte sich die Unsicherheit, die immer mitschwang, zur bedrohlichen Frage auf: Handelte es sich bei Coronaviren lediglich um Viren, die mit einem unerkannten Krankheitserreger mitreisten, der erst noch entdeckt werden musste?
Auch während und nach der Spanischen Grippe häuften sich die Widersprüche. 1933 behaupteten Forscher, sie hätten das menschliche Grippevirus entdeckt. Es fragt sich nur, worum es sich dann bei dem Grippevirus aus dem Jahr 1918 gehandelt hatte. In noch fernerer Vergangenheit, nämlich 1892, war der vermeintliche Erreger der Grippe aufgrund seiner Ähnlichkeit zum Tuberkelbazillus als Mycobacterium influenzae bezeichnet worden. Mikroskopische Färbemethoden, die der Bestimmung von Bakteriengruppen dienen, ließen auf Ähnlichkeiten zwischen den beiden Pathogenen schließen. Auch wurde schließlich entdeckt, dass Mycobacterium influenzae und M. tuberculosis ähnliche genetische Profile besaßen.
Viren bestehen in aller Regel aus genetischem Material, das von einer schützenden Proteinhülle, die als Kapsid bezeichnet wird, umschlossen ist. Aufgrund dieser Kombination aus genetischem Material und Protein lassen sich Viren von virusähnlichen Partikeln wie Viroiden oder Prionen abgrenzen.
Sie infizieren eine breite Palette an Organismen – sowohl Eukaryoten (Tiere, Pilze und Pflanzen) als auch Prokaryoten (Bakterien).
Ein Virus, das Bakterien infiziert, wird als Bakteriophage (häufig kurz „Phage“ genannt) bezeichnet.
Ob Viren Lebewesen sind oder nicht, ist Gegenstand heftiger Diskussionen. Die Mehrzahl der Virologen erachtet sie als leblos, da sie nicht alle Kriterien erfüllen, die der allgemein anerkannten Definition des Lebens entsprechen.
Viren können mit obligaten intrazellulären Parasiten verglichen werden, weil sie nicht über die Fähigkeit verfügen, sich außerhalb von Wirtszellen zu vermehren, doch im Unterschied zu parasitären Organismen hält man sie nicht für echte Lebewesen.
Ein Passenger-Virus ist ein Virus, das häufig in Proben von erkranktem Gewebe, beispielsweise von Tumoren, angetroffen wird, aber nicht zur Entstehung der Krankheit beiträgt.
Mehr als nur Coronaviren?
Beim Coronavirus-Test der US-Zentren für Krankheitskontrolle und -prävention CDC handelt es sich um eine rtRT-PCR (Real-Time-Reverse-Transkriptase-Polymerase-Kettenreaktion). Die US-amerikanische Behörde stellt dabei einen „möglichen“ Nachweis von Covid-19 in Aussicht.
Den CDC zufolge deutet ein positives Testergebnis darauf hin, dass „wahrscheinlich“ eine mutmaßlich ansteckende Infektion vorliegt. Allerdings schließt ein negatives Testergebnis eine Ansteckung nicht notwendigerweise aus, wie US-amerikanische Regierungsbehörden warnen. Falls trotz wiederholter negativer Testresultate eine „Coronavirus-Infektion“ vorliegen kann, dann könnte hinter der Krankheit mehr stecken als nur Coronaviren. Interessanterweise sagte Kary Mullis, der die PCR-Technik entwickelt hat, dass solche Tests überhaupt nicht geeignet seien, freie, infektiöse Viren nachzuweisen. Sie seien lediglich in der Lage, Proteine zu entdecken, die Forscher – in manchen Fällen fälschlicherweise – als spezifisch für das gesuchte Virus erachten würden:
„Der Test kann Nukleinsäuresequenzen von Viren nachweisen, aber nicht die Viren selbst.“ 2
Eine reale und aktuelle Gefahr
Liu et al.3 betonen, dass in China keine historischen Aufzeichnungen über einen schweren Ausbruch der Tuberkulose existieren; in Europa, wo die Seuche besonders im 18. und 19. Jahrhundert gewütet hat, stellt sich die Situation anders dar. Vielleicht ist China gerade noch einmal davongekommen, wenn es um Epidemien europäischen Ausmaßes geht, doch aufgrund der zunehmenden Urbanisierung könnte der asiatische Staat letzten Endes aufholen.
Noymers und Garennes Feststellung, die Tuberkulose habe wesentlichen Anteil an der hohen Sterblichkeit durch die Spanische Grippe ab 1918 gehabt, stützt sich insbesondere auf die bekannte Auffassung, dass bakterielle Sekundärinfektionen der Lunge häufig dann auftraten, wenn die Grippekranken bereits mit dem Tuberkuloseerreger infiziert waren.4
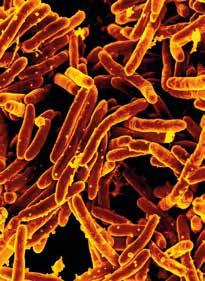
Der Tuberkuloseerreger Mycobacterium tuberculosis im Rasterelektronenmikroskop (Quelle: NIAD)
Eine eindeutige Beziehung zwischen der explosionsartigen Ausbreitung und dem häufig tödlichen Verlauf der „Killergrippepandemie“ in 40 US-amerikanischen Städten sowie der Sterblichkeitsrate bei Lungentuberkulose und ähnlichen Krankheiten erkannte auch Pearl.5 Nishiura wiederum weist nicht nur einen Zusammenhang zwischen Tuberkulose und dem Tod infolge einer Grippe nach, sondern zeigt auch auf, dass es in der Kontrollgruppe, deren Mitglieder nicht an Tuberkulose erkrankt waren, zu keinem einzigen Todesfall kam. Oei und Nishiura schlussfolgern:
„Sollte irgendwann in der Zukunft eine Grippepandemie mit hoher Letalität auftreten, wäre es ausgesprochen nützlich zu untersuchen, inwiefern die Tuberkulose das Sterberisiko beeinflusst, um die Katastrophe einzudämmen.“ 6
Während die Spanische Grippe wütete, zeigten Wade und Manalang, dass das Pfeiffer-Influenzabakterium (Haemophilus influenzae), das früher zur selben Gattung wie der Tuberkelbazillus gezählt wurde, winzige, schwer zu erkennende, virenähnliche Formen hervorbrachte, denen eine Zellwand fehlte. Solche Formen oder Stadien waren auch für Mykobakterien nachgewiesen worden.
Zu einem gewissen Zeitpunkt während der Pandemie hielt die Mehrheit der US-amerikanischen Forscher das Pfeiffer-Influenzabakterium für die Ursache der Spanischen Grippe.7 Im Dezember 1918 teilte ein Leitartikel im British Medical Journal 8 mit, dass „Pseudoinfluenza“ Wades und Manalangs Filter passierte, und schlussfolgerte, dass dies sowohl die Virologen als auch ihre Rivalen, die Bakteriologen, zufriedenstellen sollte:
„Wer diese Hypothese akzeptiert, kann weiterhin an Pfeiffers Organismus glauben und davon ausgehen, dass es auch eine filtrierbare (virusartige) Form annimmt.“
In Forscherkreisen konnten sich solche vernünftigen Überlegungen allerdings nicht durchsetzen.
Gegen SARS-CoV und MERS-CoV – Epidemien, die 2002 bzw. 2012 ausbrachen – haben sich antivirale Medikamente als nutzlos erwiesen. Dennoch hat man sich bei der Behandlung von 138 Covid-19-Patienten in einem Krankenhaus in Wuhan hartnäckig an die Gewohnheit geklammert, virenhemmende Medikamente zu verabreichen, wie Wang et al. in einer neuen, in der Fachzeitschrift JAMA veröffentlichten Studie darlegen.9 Andererseits erhielten alle 138 Patienten – ebenso wie der Großteil der 99 Patienten aus Chens aktueller Lancet-Studie10 – Antibiotika; darunter sind einige, die neben ihrem allgemein antibakteriellen Effekt eine beträchtliche Wirkung gegen Mykobakterien aufweisen. Gegen Viren sind Antibiotika wirkungslos. Zwar wird behauptet, Antibiotika werden und wurden lediglich eingesetzt, um „sekundäre“ Bakterieninfektionen zu unterdrücken, die während der gegenwärtigen Pandemie auftreten, doch sind Antibiotika weltweit für die überwiegende Mehrheit der an Covid-19 erkrankten Personen nachweislich eine ausgesprochene Hilfe – egal, ob die Patienten von einer Sekundärinfektion betroffen sind oder nicht.
Potenzielle Covid-19-Opfer „zusammenzupferchen“ bzw. in Quarantäne zu halten, ist eine gängige Praxis. Nichtsdestotrotz äußerte sich Thomas M. File jr., Präsident der Infectious Diseases Society of America, besorgt, dass die große Nähe, wie sie bei der Quarantäne gegeben ist, die Menschen „anderen Infektionen [aussetzen könnte], die sich noch leichter verbreiten als das Coronavirus, beispielsweise Tuberkulose – sie wird durch die Luft übertragen – und Bakterieninfektionen, die bei hoher Bevölkerungsdichte um sich greifen.“ 11 Dr. File wird sich gewiss daran erinnert haben, dass 1990 eine neuartige antibiotikaresistente Tuberkulose in einem großen städtischen Krankenhaus in Miami ausbrach. Kurz darauf kam es in drei Krankenhäusern in New York City zu weiteren Ausbrüchen, von wo die Infektion auf städtische Gefängnisse übersprang.
Wie auch bei SARS verbreitete sich die Infektion anfangs in Krankenhäusern: Patienten steckten sich gegenseitig und das Personal an. Weil die Bakterienstämme Mehrfachresistenzen erworben hatten, konnte man die New Yorker Tuberkulosepatienten und ihre Leidensgenossen aus Florida kaum behandeln, sodass die Mehrheit verstarb – viele binnen weniger Wochen. Bis 1992 waren in 17 Bundesstaaten Fälle von medikamentenresistenter Tuberkulose aufgetreten, wobei es in Florida, Michigan, New York, Kalifornien, Texas, Massachusetts und Pennsylvania zu Miniepidemien gekommen war. Wie man den internationalen, aber nicht den US-amerikanischen Medien entnehmen konnte, war die Tuberkulose außer Kontrolle geraten.
Anlässlich der früheren durch SARS-CoV ausgelösten Pandemie sprachen Wong et al. in einem Artikel für das Journal of the Chinese Medical Association eine Warnung aus, die für gewöhnlich ignoriert wird:
„Da die Ärzte bei einem SARS-Ausbruch ganz auf die Diagnose von SARS (Severe Acute Respiratory Syndrome) konzentriert sind, übersehen sie leicht andere endemische Krankheiten, etwa Tuberkulose.“ 12
Die Chronologie der Ereignisse lässt bei der aktuellen Covid-19-Pandemie auf nichts Neues oder Neuartiges schließen. Die Seuche brach im Dezember 2019 aus, als sich bei 41 Personen eine Lungenentzündung unklarer Ursache entwickelte. In Wuhan dauert der Winter von Dezember bis Februar. Yangs Wuhan-Studie, die den Zeitraum von 2004 bis 2013 abdeckt, schildert, dass die alljährliche Tuberkulosewelle aufgrund einer vermehrten Übertragungsrate im Winter anschwillt; ihren Spitzenwert erreicht sie im März, ein zweiter, kleinerer Höhepunkt liegt im September.13 Dass es im Frühlingsmonat März zu den meisten Tuberkulosefällen kommt, ist auch aus anderen Ländern wie Japan, Kuwait, Indien und Spanien bekannt. Yang führt die erhöhte Ansteckungsrate im Winter darauf zurück, dass die Menschen vermehrt in Innenräumen zusammenkommen, zusätzlich einen Vitamin-D-Mangel entwickeln und sogar auf die mangelnde Luftqualität. Die stark ansteigende Luftverschmutzung in Wuhan, die durch die Ansiedelung ausländischer Unternehmen und die verstärkte Müllverbrennung forciert wurde, erzeugte eine sichtbare Dunstglocke, die derart dicht war, dass sie ab Juni 2012 das periphere Sehen beeinträchtigte. Dieser Dunst ist von Feinstaub erfüllt, der mit der Atemluft in die Lunge gelangt. Die Konzentration der Partikel, die laut Yang aufgrund ihrer Größe das Tuberkelbazillus beherbergen könnten, ist im Winter am höchsten.
Wer aus der Geschichte nichts lernt, ist dazu verdammt, sie zu wiederholen
Die Wirtschaft in Wuhan expandierte auf Teufel komm raus. Ohne Unterlass ließen sich neue Unternehmen nieder. Damit verbunden waren ein steigender Bedarf an Geflügel und Schweinefleisch – zwei Grundnahrungsmittel der chinesischen Küche –, der Ausbau der Aufzuchtbetriebe und somit unweigerlich tonnenweise zusätzlicher Abfall. Bereits im Jahr 2015 verfügte Wuhan über fünf große Müllverbrennungsanlagen, geplant waren allerdings noch viel mehr.14

Die Luftverschmutzung, die im Oktober 2014 die Sicht auf die nordchinesische Ebene verdeckt, überschreitet die Richtlinien der WHO bei Weitem. (Quelle: NASA)
Dabei sollte das erst der Anfang sein. Bis zum Juli 2018 bündelten 14 große Schweinezuchtbetriebe mit einer jährlichen Produktionskapazität von insgesamt 1,5 Millionen Schweinen ihre finanziellen Kräfte in der Absicht, zwei Millionen Tiere pro Jahr zu schlachten. Nirgendwo sonst auf der Welt wird so viel Schweinefleisch verzehrt wie in China, das für mehr als die Hälfte des weltweiten Schweinebestandes aufkam – zumindest, bis sich ein weiteres „Virus“, das als Erreger der Afrikanischen Schweinepest gilt, über ganz China verbreitete. Gegen diese Infektionskrankheit, die befallene Schweine praktisch nicht überleben können, gibt es kein Heilmittel. Bis August 2019 rottete das Virus 40 Prozent der gesamten chinesischen Bestände aus, natürlich wütete es auch in Wuhan. Im Grunde starb in einem Jahr ein Viertel der auf der Erde gezüchteten Schweine. China unternahm alles, was geboten schien, und keulte Tausende von Schweinen, um den Ausbruch von 2018 unter Kontrolle zu bringen. Wie viele der toten Tiere, ob in Wuhan oder anderswo, begraben und wie viele verbrannt worden sind, kann niemand sagen. Jedenfalls war das Verbrennen von Schweinekadavern und -exkrementen ein todsicheres Rezept, um die Luft zu verschmutzen. Und so ließ sich die chinesische Regierung bald Förderprogramme einfallen, die Viehzüchter dazu ermuntern sollten, den Mist als Düngemittel zu verkaufen, was nur bis zu einem gewissen Grad den gewünschten Erfolg brachte. Im Rahmen einer Langzeitstudie wurden britische Schweinebestände von 1953 bis 1968 auf Mykobakterien untersucht. Dabei konnten erstaunliche 81 Prozent aller Tuberkulose-Infektionen auf Mycobacterium avium (Erreger der Geflügeltuberkulose) zurückgeführt werden.15 Einigen Forschern zufolge können verschiedene in Schweinen nachgewiesene Stämme von M. avium eine erhebliche Bedrohung für den Menschen darstellen. Die Ähnlichkeit der IS1245-RFLP-Muster („genetischer Fingerabdruck“) der Isolate aus Mensch bzw. Schwein weist auf eine enge genetische Verwandtschaft hin, was die Vermutung nahelegt, dass M. avium zwischen Menschen und Schweinen übertragbar ist.
Fort Funston 1918, Kansas (USA)
Um 1918 hatte sich in Fort Funston, Kansas, Ähnliches zugetragen, und viele Menschen betrachten das Fort als Ausgangspunkt der Spanischen Grippe.
In Kansas, im gesamten Mittleren Westen und im Westen der Vereinigten Staaten hatten Tuberkuloseepidemien erst mit der industriellen Erschließung Einzug gehalten.16 Dennoch waren um 1918 in puncto Tuberkulose alle Voraussetzungen für einen weltweiten Flächenbrand geschaffen, und ausgerechnet der amerikanische Mittlere Westen zählte zu den angreifbarsten Regionen: Dort, genauer gesagt im
ländlich geprägten Haskell County, Kansas, brach 1918 mitten während einer tödlichen Schweineseuche unbekannter Ursache eine noch namenlose Pandemie aus – und zwar nur wenige 100 Meilen von Camp Funston, das heute Fort Riley heißt, entfernt.
Es kann kein Zufall gewesen sein, dass bis zum Herbst 1918 Tausende Schweine im Mittleren Westen starben, und zwar anscheinend an derselben grippeähnlichen Erkrankung und in derselben Gegend – in Haskell County –, in der die schlimmste Pandemie der Menschheitsgeschichte, die zwischen 20 und 100 Millionen Leben kosten sollte, gerade ihren Anfang nahm. Weil dem Lebensmittelinspektor und Tierarzt J. S. Koen keine andere Bezeichnung geläufig war und er nur über eine Vermutung, nicht aber über Beweise verfügte, nannte er die unbekannte Erkrankung der Paarhufer kurzerhand „Schweinegrippe“, obwohl ein Tier nach dem anderen daran verstarb.
Dass im Herbst 1918 Tausende Schweine umkamen, verwies auf ein weiteres Problem: Das Mycobacterium avium, der Erreger der Geflügeltuberkulose, infiziert regelmäßig sowohl Vögel als auch Schweine und manchmal Rinder; unter den geeigneten Bedingungen können Menschen ebenfalls angesteckt werden. Somit waren die Schweine unfreiwillig zu einem lebenden Labor geworden, in dem sich drei Hauptformen der Tuberkulose (humane Tuberkulose, Rinder- und Geflügeltuberkulose) dadurch verwandeln konnten, dass Mykobakteriophagen (Viren) für den Austausch von genetischer Information sorgten – in etwa auf dieselbe Weise, wie sie auch dem „Influenzavirus“ zugeschrieben wurde. Die Voraussetzungen für eine Katastrophe waren geschaffen.
In Europa hatte man ein Experiment durchgeführt, dessen Ergebnisse für Kansas relevant gewesen wären, da der „Sonnenblumenstaat“ direkt in Amerikas „Staubschüssel“ liegt – dem Teil der Großen Ebenen, der aufgrund der Urbarmachung häufig von Staubstürmen betroffen war. Allerdings waren die neuen Erkenntnisse damals nicht bis nach Kansas durchgedrungen. Meerschweinchen, die Mikroorganismen, beispielsweise dem Erreger der Geflügeltuberkulose, ausgesetzt worden waren, entwickelten nur geringfügige oder gar keine Lungensymptome. Füllte man die Mykobakterien dagegen in Zerstäuber mit Feinstaub, zogen sich die Nagetiere eine sich fortschreitend verschlechternde Lungenkrankheit mit letalem Ausgang zu.17 Hier zeigt sich eine Parallele zur Pandemie von 1918 und der Luftverschmutzung in Wuhan, die eine Dunstglocke aus Feinstaub erzeugt. Obwohl man lange vermutet hat, dass eine Infektion des Menschen mit der Geflügelgrippe ein geschwächtes Immunsystem voraussetzt, könnte die Immunschwäche auch einfach nur darin bestehen, dass Staub die Immunantwort blockiert. Natürlich könnte auch eine vorausgegangene Tuberkuloseinfektion, wie sie 1918 häufig war, das Immunsystem unterdrücken – ob sie nun von chronischer Bronchitis begleitet wird oder nicht.18,19
Fort Riley war einst ein weitläufiger Militärstützpunkt, der 26.000 Mann beherbergte und mit Camp Funston ein eigenes Ausbildungslager besaß. Tausende Pferde, Schweine, Maultiere und Hühner erzeugten im Camp jeden Monat über neun Tonnen Mist, dessen Gestank die Luft erfüllte. Die gängige Methode, sich des Mists zu entledigen, bestand in seiner Verbrennung – sogar bei heftigem Wind. Der US-Inspektor und Tierarzt W. J. Butler sollte auf der 28. Konferenz der United States Live Stock Sanitary Association berichten:
„Kontaminierten Mist und stehendes Wasser halte ich für die wichtigsten Faktoren bei der Ausbreitung und Übertragung der Tuberkulose.“ 20
Ein aktueller Artikel im Journal of the American Medical Association von Wang et al. legt nahe, dass sich Covid-19 auf Kreuzfahrtschiffen und in Krankenhäusern am schnellsten ausbreiten könnte, wenn Angestellte mit Fäkalien kontaminierte Kleidung oder Arbeitsmittel erneut verwenden, um die Ressourcen zu schonen.21
Am Samstag, den 9. März 1918 – wie es der Zufall will, erreicht die jährliche Tuberkulosewelle auch in Wuhan (China) in diesem Monat ihren Höhepunkt – kündigte ein bedrohlich schwarzer Himmel an, dass sich ein gewaltiger Staubsturm zusammenbraute. Als der Sturm losbrach, vereint mit der Asche von über neun Tonnen brennenden Mists, bildete sich ein stechend riechender, gelber Dunstschleier. An jenem Tag – so wird behauptet – hat sich die Sonne über Kansas verdunkelt. Zwei Tage später, am 11. März 1918, fand sich der Kompaniekoch Albert Gitchell im Krankenhaus Funston ein und klagte über „eine schlimme Erkältung“ mit grippeähnlichen Symptomen, zu denen unter anderem Kopf-, Hals-, Muskelschmerzen, Schüttelfrost und Fieber zählten. Er berichtete auch, dass er am 4. März, also eine Woche, bevor er sich krank gefühlt hatte, Schweinepferche gereinigt habe. Gitchell sollte sich von dieser – seiner letzten – Krankheit nicht mehr erholen. Bis zur Mittagsstunde des 14. März suchten 100 weitere Männer dasselbe Militärkrankenhaus auf. Innerhalb eines Monats erkrankten 1.000 Männer, von denen etwa 50 starben.22 Camp Funston durchlitt eine tödliche Seuche.
Die hohe Sterbeziffer war extrem ungewöhnlich, doch nichts im Vergleich zu den Ereignissen des Herbstes, als die Krankheit, die durch die Infektionszyklen im Menschen scheinbar an Kraft gewonnen hatte, unerbittlich zuschlug. Camp Funston im März, Camp Devens im September (auf diesen Monat fällt der zweite Höhepunkt der Tuberkulosewelle in Wuhan), dann breitete sich die Krankheit auf dem gesamten Staatsgebiet und in der ganzen Welt aus. Geschätzte 20 bis 100 Millionen Menschen fielen ihr weltweit in weniger als einem Jahr zum Opfer, darunter mindestens 600.000 bis eine Million US-Amerikaner Es handelte sich um die verheerendste Seuche, die von Menschen bis zum heutigen Tag bezeugt worden ist.
„Covid-19“-Pneumonie
Chan berichtet, dass eine Infektion mit SARS-CoV-2, dem Erreger der gegenwärtigen Pandemie, manchmal eine „atypische“ Lungenentzündung hervorrufe. Auch Rist verwies 1929 auf eine atypische Lungenentzündung: Bei 300 Personen, die nach und nach wegen einer Pneumonie ins Krankenhaus aufgenommen worden waren, diagnostizierte er mit einer fast 50-prozentigen Wahrscheinlichkeit eine „atypische“ tuberkulöse Lungenentzündung.23 Farber und Clarke verzeichneten 100 Fälle, in denen Personen wegen einer nicht tuberkulösen Lungenentzündung in ein allgemeines Krankenhaus eingewiesen worden waren und sich herausgestellt hatte, dass Tuberkulose die Ursache war.24 In seinen eigenen Obduktionsergebnissen zur Zeit der Spanischen Grippe erwähnt Major Milton Hall, MD, entzündliche Erkrankungen der Atemwege, wobei er willkürlich den Begriff „Grippe“ benutzt, um die Ereignisse im Jahre 1918 zu erklären. Gleichzeitig gibt er freilich zu, dass die Ursache dieser Grippe völlig unklar sei. Dr. Hall beschreibt die von der „Grippe“ verursachte Lungenentzündung ebenfalls als atypisch, fand aber heraus, dass die Truppen aus dem Süden und Südosten der Vereinigten Staaten mit Abstand am anfälligsten waren – in diesen Bundesstaaten trat die tuberkulöse Lungenentzündung landesweit am häufigsten auf.25
Die Lehren aus SARS
In weitgehender Übereinstimmung mit Covid-19-Erkrankungen werden bei SARS-Patienten 26 bevorzugt die Unterlappen der Lunge in Mitleidenschaft gezogen. Es kommt zu einer perihilären Ausdehnung, einer Verdickung der intralobulären Septen sowie zu einer milchglasartigen Verschattung 27 der Lunge. Auch hinsichtlich der klinischen bzw. labordiagnostischen Parameter scheint es Parallelen zwischen SARS, dem neuartigen Coronavirus und der Miliartuberkulose (hämatogene Aussaat mit schwerem Verlauf) zu geben; so können etwa Fieber, Leukopenie, Lymphopenie und Hypertransaminasämie auftreten.28 Hinsichtlich des Fiebers ist eine Studie von Shi et al. von Interesse, die untersuchten, worauf die erhöhte Körpertemperatur von Patienten beruhte, die zwischen 2004 und 2010 im Beijing Xiehe Hospital mit „Fieber unklarer Genese“ aufgenommen worden sind. Als mit Abstand häufigste Ursache wurden Infektionen (479 Fälle, 48 Prozent) ermittelt, und hier nahm Tuberkulose (217 Fälle, 45,3 Prozent aller Infektionen bzw. 21,74 Prozent aller Patienten) die erste Stelle ein.29
Eine Infektion mit Coronaviren kann tödlich verlaufen, wenn es zu akutem Lungenversagen kommt. Akute Atemnot entwickelt sich als Folge von Entzündungen, in deren Verlauf sich der Alveolarraum mit Flüssigkeit füllt, wodurch ein angemessener Sauerstoffaustausch unterbunden wird. Die Zahl der Tuberkulosepatienten in Asien, die an akutem Lungenversagen sterben, steigt seit einiger Zeit an. Ein solcher Krankheitsverlauf ruft häufig ein sogenanntes Crazy-paving-Muster bei Dünnschicht-CTs hervor.30 Chen deutete vorsichtig an, dass der Anteil der Miliartuberkulose als eine der möglichen Ursachen für akutes Lungenversagen „nicht gerade gering sein dürfte“.31 Roger et al. ziehen es hingegen vor, in allen Fällen von Lungenversagen, deren Ursache nicht bekannt ist, von einer Tuberkuloseerkrankung auszugehen.32 Die Sterblichkeit aufgrund von akutem Lungenversagen infolge einer Miliartuberkulose ist ähnlich hoch wie bei einer Infektion mit SARS oder Covid-19.33
Für Virologen gehört der weniger aggressive Krankheitsverlauf von Covid-19, aber auch von SARS und MERS, der bei Kindern im Unterschied zu Erwachsenen und Teenagern beobachtet wird, vielleicht zu den verblüffendsten Merkmalen 34 von Coronavirus-Infektionen. Dies überrascht aber nur den, der die Feststellung des Bakteriologen Dubos nicht kennt, dass Tuberkulose bei Kindern zwischen fünf und zwölf selten schwer verlaufe.35 Dabei handelt es sich genau um die Altersklasse, der Covid-19 kaum etwas anhaben kann.
Eine mögliche Erklärung für den innerhalb weniger Stunden oder Tage einsetzenden Tod, der bei manchen Covid-19-Fällen dokumentiert worden ist, könnte eine recht schnell verlaufende Form der Tuberkulose sein, bei der sich die Bakterien über das Blut im ganzen Körper verteilen („galoppierende Schwindsucht“). Dieses Krankheitsbild, das von den Grippepandemien 1890 und 1918 her bekannt ist, kann Thomas McCall Anderson zufolge, dem damaligen Professor für klinische Medizin an der Universität Glasgow, innerhalb von Stunden oder Tagen zum Tod führen, auch wenn keine Grippeinfektion vorliegt. Auch die galoppierende Schwindsucht beginnt mit hohem Fieber und ein- oder beidseitiger Lungenentzündung.36
Dass Fledermäuse schließlich als möglicher ursprünglicher Wirt des neuartigen Coronavirus in den Vordergrund rücken, ist keine Überraschung. Fledertiere (Fledermäuse und Flughunde), die bereits mit den Ausbrüchen von anderen Coronavirusinfektionen wie SARS und MERS in Verbindung gebracht worden sind, gelten als natürliches Reservoir von mehr als 100 Viren, beispielsweise Ebola-, Marburg-, Hendra- und Nipah-Viren, um nur einige zu nennen. Doch Fledertiere könnten durchaus auch Mykobakterien aus dem Komplex M. tuberculosis übertragen, was auch für ihre virenähnlichen, zellwandlosen Formen gilt.37–39
Schlussbemerkungen
Die Erreger von Tuberkulose und Geflügeltuberkulose treten der Nobelpreiskandidatin Lida Mattman40 zufolge bevorzugt in ihren zellwandlosen (CWD-)Formen auf, die schwer nachzuweisen sind. Für den Nachweis dieser Formen sind spezielle Färbemethoden, Kulturmedien und häufig auch mykobakterielle Wachstumsförderer nötig – Substanzen, die es in den meisten Laboren einfach nicht gibt. Zellwandlose Formen können sich in die klassischen Tuberkelbazillen zurückverwandeln und tun dies auch häufig. Liegen allerdings nur zellwandlose Bakterien vor, kann eine Tuberkulose Mattman zufolge nur in ungefähr der Hälfte der Fälle diagnostiziert werden. Was den Mycobacterium-avium-Komplex angeht, der in diesem Artikel eine große Rolle spielt, dürfte ein herkömmlicher Sputum-Abstrich in lediglich 16 Prozent der Fälle ein positives Ergebnis anzeigen.
Wenn man berücksichtigt, dass allein zwischen 1850 und 1950 eine Milliarde Menschen der Tuberkulose und weiteren von Mykobakterien verursachten Krankheiten zum Opfer gefallen sind, ganz zu schweigen von den 1,7 Millionen, die alljährlich hinzukommen, dann ist es wirklich nicht notwendig, nach exotischen Viren Ausschau zu halten (von denen noch gar nicht erwiesen ist, ob es sich nicht bloß um Passenger-Viren handelt), um eine tödlich verlaufende „virale“ Lungenentzündung einzuordnen bzw. zu ergründen. Denn die Ähnlichkeit mit der Tuberkulose und der Auswirkung von Mykobakterien geht über eine zufällige Übereinstimmung hinaus.
Endnoten
- Jacobson, K. R.: „Tuberculosis“ in Ann Intern Med, Februar 2017, 166(3):ITC17–32
- Lauritsen, J.: „Has Provincetown Become Protease Town?“ in New York Native, 09.12.96; https://tinyurl.com/qt8bsny
- Liu, Q.; Ma, A.; Wie, L. et al.: „China’s tuberculosis epidemic stems from historical expansion of four strains of Mycobacterium tuberculosis“ in Nat Ecol Evol, 2018, 2(12):1982–92; https://tinyurl.com/udmmbo4
- Noymer, A.; Garenne, M.: „The 1918 influenza epidemic’s effects on sex differentials in mortality in the United States“ in Popul Dev Rev, 2000, 26(3):565–81; https://tinyurl.com/woath4a
- Pearl, R.: „Influenza studies“ in: The United States Public Health Service, Washington Government Printing Office (Hg.): Public Health Reports, 08.08.1919, 34(32):1743–92
- Oei, W. und Nishiura, H.: „The relationship between tuberculosis and influenza death during the influenza (H1N1) pandemic from 1918–19“ in Comput Math Methods Med, 2012, (1):124861; https://tinyurl.com/rj4tkde
- Wade, H. W. und Manalang, C.: „Fungous Developmental Growth Forms of Bacillus Influenzae“ in J Exp Med (Rockefeller Institute of Medical Research), 01.01.1920, 31(1):95–103; https://tinyurl.com/rbtjbwt
- o. A.: „Editorial. The Etiology of Influenza“ in British Medical Journal, 14.12.1918, S. 665
- Wang, D.; Hu, B.; Hu, C. et al.: „Clinical characteristics of 138 hospitalized patients with 2019 novel coronavirusinfected pneumonia in Wuhan, China“ in JAMA, Online-Veröffentlichung am 07.02.2020; https://tinyurl.com/wlxrkfr
- Chen, N.; Zhou, M.; Dong, X., et al.: „Epidemiological and clinical characteristics of 99 cases of 2019 novel coronavirus pneumonia in Wuhan, China: a descriptive study“ in Lancet, 15.02.2020, 395(10223):507–13; https://tinyurl.com/vn5k3bh
- Qin, A.; Myers, S. L. und Yu, E.: „China Tightens Wuhan Lockdown in ‚Wartime‘ Battle With Coronavirus“ in New York Times, 06.02.2020; https://tinyurl.com/rrmhk5o
- Wong, C. Y.; Wong, K. Y.; Law, T. S. G. et al.: „Tuberculosis in a SARS outbreak“ in J Chin Med Assoc, 2004, 67:579–582; https://tinyurl.com/vhqk26o
- Yang, X.; Duan, Q.; Wang, J. et al.: „Seasonal Variation of Newly Notified Pulmonary Tuberculosis Cases from 2004 to 2013 in Wuhan, China“ in PLoS ONE, 10.10.2014, 9(10):e108369; https://tinyurl.com/r4kl4hy
- Hu, H.; Li, X; Nguyen, A. D. und Kavan, P.: „A Critical Evaluation of Waste Incineration Plants in Wuhan (China) Based on Site Selection, Environmental Influence, Public Health and Public Participation“ in Int J Environ Res Public Health, Juli 2015, 12(7):7593–614; https://tinyurl.com/rrcy9g2
- Dhama, K.; Mahendran, M.; Tiwari, R. et al.: „Tuberculosis in Birds: Insights into the Mycobacterium avium Infections“ in Vet Med Int, 2011:712369; https://tinyurl.com/vpqyb5r
- Schlossberg, D.: „Tuberculosis“ in Praeger Monographs in Infectious Disease, Bd. 2 (New York: Praeger Scientific, 1983)
- Gernez-Rieux, C.; Tacquet, A.; Devulder, B. et al.: „Experimental study of interactions between pneumoconiosis and mycobacterial infections“ in Ann N Y Acad Sci, 29.12.1972, 200:106–26; https://tinyurl.com/wm3psxg
- Rosenzweig, D. Y.: „Pulmonary mycobacteria infections due to Mycobacterium avium complex. Clinical features and course in 100 consecutive patients“ in Chest, 1979, 75(2):115–9; https://tinyurl.com/vp5jjj8
- Rosenzweig, D. Y.: „Atypical mycobacteriosis“ in Clin Chest Med, 1980, 1:273–84
- Butler, W. J.: „Tuberculosis“ in Proceedings of the Twenty-Eighth Annual meeting of the United States Live Stock Sanitary Association, Chicago, 03. bis 05.12.1924, S. 97
- Wang, D.; Hu, B.; Hu, C. et al.: „Clinical characteristics of 138 hospitalized patients with 2019 novel coronavirusinfected pneumonia in Wuhan, China“ in JAMA, Online-Veröffentlichung am 07.02.2020; https://tinyurl.com/wlxrkfr
- Rist, E.: „The sudden onset of lung tuberculosis and its lobar localization“ in Can Med Assoc J, August 1929, 21(2):143–52; https://tinyurl.com/somky7o
- Rist, E.: „The sudden onset of lung tuberculosis and its lobar localization“ in Can Med Assoc J, August 1929, 21(2):143–52; https://tinyurl.com/somky7o
- Farber, J. E. und Clarke, W. T.: „Unrecognized tuberculosis in a general hospital“ in American Review of Tuberculosis, 1943, S. 129–34
- Hall, M. W.: „Communicable and other Diseases“ in „The medical Departement of the United States Army in the world war“, Bd. IX (Washington: US Government Printing Office, 1928); https://tinyurl.com/y88ncvbw
- Wong, K. T. und Gregory, E. A.: „Thin-section CT of severe acute respiratory syndrome: evaluation of 73 patients exposed to or with the disease“ in Radiology, 2003, 228(2); https://tinyurl.com/rpkfyv7
- Hong, S. H. und Im, J. G.: „High resolution CT findings of miliary tuberculosis“ in J Comput Assist Tomogr, 1998; 22(2):220–4; https://tinyurl.com/t95agh8
- Mert, A.; Bilir, M.; Tabak, F. et al.: „Miliary tuberculosis: clinical manifestations, diagnosis and outcome in 38 adults“ in Respirology, 2001, 6(3):217–24; https://tinyurl.com/thux5ol
- Shi, X. C.; Liu, X. Q.; Zhou, B. T. et al.: „Major causes of fever of unknown origin at Peking Union Medical College in the past 26 years“ in Chin Med J (Engl.), März 2013, 126(5):808–12; https://tinyurl.com/sk37l78
- Johkoh, T.; Itoh, H.; Müller, N. L. et al.: „Crazy-paving appearance at thin section CT: spectrum of disease and pathologic findings“ in Radiology, 1999, 211(1):155–60; https://tinyurl.com/vm68tbj
- Chen, S. W.: „The adult respiratory distress syndrome associated with miliary tuberculosis“ in Zhonghua Jie He He Hu Xi Za Zhi, 1989, 12(1):6–9; https://tinyurl.com/rlwmpt2
- Roger, P. M.; Deloffre, P.; Tiger, F. et al.: „Prognosis of adult respiratory distress syndrome intuberculosis patients: 4 case reports“ in Presse Méd, 1995, 24(22):1021–4; https://tinyurl.com/tbfd6aa
- Kim, J. Y.; Park, Y. B.; Kim, Y. S. et al.: „Miliary tuberculosis and acute respiratory distress syndrome“ in Int J Tuberc Lung Dis, 2003, 7(4):359–64; https://tinyurl.com/wqueynx
- Hon, K.; Leung, C. W. und Cheng, W.: „Clinical presentations and outcome of severe acute respiratory syndrome in children“ in Lancet, 2003, 361(9370):1701–3; https://tinyurl.com/rl7nghf
- Dubos, R. J. und Dubos, J.: „The White Plague“ (New Brunswick and London: Rutgers University Press, 1987)
- Anderson, M.: „Clinical Lectures on the Curability of Attacks of Tubercular Peritonitis and Acute Tuberculosis (Galloping Consumption)“ (Glasgow: James MacLehose, 1877), S. 56
- Scott, H. H.: „Report on the deaths occurring in the Society‘s gardens during 1925“ in Proc Zool Soc London, 1926, 96:231–44
- Griffith, A. S.: „Tuberculosis in Captive Wild Animals“ in J Hyg London, 1928, 28(2):198–218
- Hamerton, A. E.: „Report on the deaths occurring in the Societies gardens during 1930“ in Proc Zool Soc London, 1931, 01:527–55
- Mattman, L. H.: „Cell-wall-deficient forms: Stealth Pathogens“ (CRC Press, 3. Aufl. 2001)
Kommentare
Kommentar von Bert (14. Juli 2020, 06:49 Uhr)
Gegenmassnahmen oder Lösungen? Was kann der Normalverbraucher tun? Das fehlt leider in dem Artikel und macht ihn daher wertlos.
Kommentar von mlm (14. Juli 2020, 08:12 Uhr)
super spannend. Danke.
... Information als wertlos zu bezeichen weil diese zur Zeit keine praktische Lösung anbietet ist einfältig. Nur wenn man sich mit einem Sachverhalt auseinandersetzt kommen Lösungen zustande.
Kommentar von Herma Berger (20. November 2020, 11:13 Uhr)
Danke für diesen spannenden Artikel , bin gespannt wann endlich die Wissenschaft zusammen arbeitet und so möchte gern Wissenschaftler die nur auswendig lernen und Zusammenhänge nicht verstehen ablösen um ein wirkliches Heilmittel ( beinhaltet auch verhalten ,Umweltschutz ,sowie genaues beobachten , Aufklärung) zu finden
Kommentar von Lucille (30. Dezember 2020, 11:50 Uhr)
Dieser Artikel ist nicht „wertlos“ sondern als sehr wertvoll zu bezeichnen.
Ich habe kürzlich gelesen dass Vit D Mangel den Krankheitsausbruch leichter macht.
So kann man auch nachvollziehen, meiner bescheidener Meinung nach, dass im Sommer die Krankheit praktisch zum Stillstand kam und im Herbst/Winter wieder ausgebrochen ist.
Es gibt auch genug Artikel dass weltweit viele Menschen unter Vit. D Mangel leiden.
Diese Website verwendet Cookies von Google Analytics, sofern Sie zustimmen.
Weitere Informationen finden Sie in unserer
Datenschutzerklärung.
 Ist das neuartige Coronavirus SARS-CoV-2 tatsächlich der Erreger von Covid-19? Oder sind die meisten Experten auf der falschen Fährte? Der historische Kontext und die weite Verbreitung der Tuberkulose während der Seuchen vergangener Tage lassen einen anderen Schluss zu.
Ist das neuartige Coronavirus SARS-CoV-2 tatsächlich der Erreger von Covid-19? Oder sind die meisten Experten auf der falschen Fährte? Der historische Kontext und die weite Verbreitung der Tuberkulose während der Seuchen vergangener Tage lassen einen anderen Schluss zu.
